脂质比值与2型糖尿病患者颈动脉硬化斑块形成的相关性
关键词:脂质比值硬化
沈国飞 钱禹林
江苏省苏州市吴江区中医医院(苏州市吴江区第二人民医院) 1 内分泌科 2 心血管内科 215200
糖尿病是一种以高血糖为特征的代谢性疾病,长期高血糖可引起多器官功能性损害,如脑卒中、心肌梗死、视网膜病变、糖尿病肾病、糖尿病足等[1];2021年国际糖尿病联盟(IDF)发布了第10版《全球糖尿病地图》,20~79岁的成年人中有5.37亿糖尿病患者,并预计到2045年将增至7.83亿,约占总人口的12%;其中2型糖尿病(T2DM)是最常见的糖尿病类型,在中年及老年人群多发,近年来其发病趋向愈发年轻化[2]。T2DM患者常伴有脂质代谢异常导致的大血管病变,颈动脉粥样硬化(Carotid athero sclerosis,CAS)斑块是一类危险系数较高的T2DM严重并发症;据文献调研,CAS的主要危险因素有年龄、性别、吸烟、肥胖、脑力劳动、不健康生活方式、遗传和血脂代谢异常、糖尿病、高血压等[3]。近年来,糖尿病、动脉粥样硬化、脑卒中等疾病的诊断常参考脂质比值,经临床检验血脂综合指标在预测心血管疾病中比单项血脂更有意义[4];脂质比值包括TC/HDL-C、TG/HDL-C、LDL-C/HDL-C,目前,中国在这方面研究较少。本研究基于我院收治的T2DM患者临床资料的基础上,全面探讨T2DM患者TC/HDL-C、TG/HDL-C、LDL-C/HDL-C三项脂质比值与形成CAS斑块的关联性,从而提高糖尿病合并CAS斑块的公共卫生预防及诊断效能。
1 资料与方法
1.1 一般资料 随机选取2021年2月―2023年1月在本院内分泌科就诊的104例2型糖尿病患者作为研究对象,根据是否合并颈动脉硬化斑块将患者分为非斑块组与斑块组。其中非斑块组55例,男35例,女20例,年龄35~70岁,平均年龄(52.11±10.47)岁,糖尿病病程3~13年,平均糖尿病病程(7.11±4.88)年;斑块组49例,男32例,女17例,年龄35~70岁,平均年龄(53.39±12.51)岁,糖尿病病程4~14年,平均糖尿病病程(7.39±5.12)年。两组研究对象一般资料均衡可比(P>0.05)。
1.2 诊断标准与排除标准 (1)2型糖尿病诊断:参照《中国2型糖尿病防治指南(2020年版)》[5],FPG≥7.0mmol/L诊断为2型糖尿病;颈动脉硬化斑块参照《动脉粥样硬化斑块的筛查与临床管理专家共识》[6],采用彩色多普勒超声诊断仪测量患者内膜―中层厚度(IMT)值,动脉壁增厚,向管腔内突出,IMT 厚度≥1.2mm诊断为动脉粥样硬化斑块。(2)排除标准:①非2型糖尿病或2型糖尿病合并糖尿病急性并发症患者;②合并其他内分泌系统、免疫系统疾病者;③就诊前14d接受抗病毒治疗者;④近期接受过手术或化学治疗者,或30d内使用过抗生素者,或近期接受免疫相关治疗;⑤并发肾、肝、心等脏器功能障碍或严重病变者,以及其他血液病、良恶性肿瘤疾病者;⑥患有全身严重性疾病者;⑦资料不全者。
1.3 方法 生化指标检查:取患者晨起空腹静脉血,检查患者血压、血糖、血脂相关指标,包括收缩压(SBP)、舒张压(DBP)、空腹血糖(FPG)、空腹胰岛素(FINS)、三酰甘油(TG)、总胆固醇(TC)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C),并计算胰岛素抵抗指数(HOMA-IR,HOMA-IR=FPG×FINS/22.5)、脂质比值(TG/HDL-C、TC/HDL-C、LDL-C/HDL-C)。
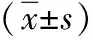
2 结果
2.1 基本检测指标比较 斑块组的SBP、DBP、FPG、FINS、HOMA-IR高于非斑块组(P<0.05),见表1。
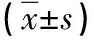
表1 基本检测指标
2.2 脂质指标比较 两组相比,除了HDL-C外,斑块组的其他指标均高于非斑块组,其中TC、LDL-C、TG/HDL-C、TC/HDL-C、LDL-C/HDL-C的组间差异显著(P<0.05),TG、HDL-C的组间差异不显著(P>0.05),见表2。
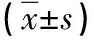
表2 脂质指标及脂质比值
2.3 脂质比值相关性分析 经过Spearman相关性分析得出,脂质比值TG/HDL-C、TC/HDL-C、LDL-C/HDL-C与T2DM形成CAS的相关性显著,且呈正相关(P<0.05),脂质比值升高会增加颈动脉硬化斑块的发生风险,见表3。
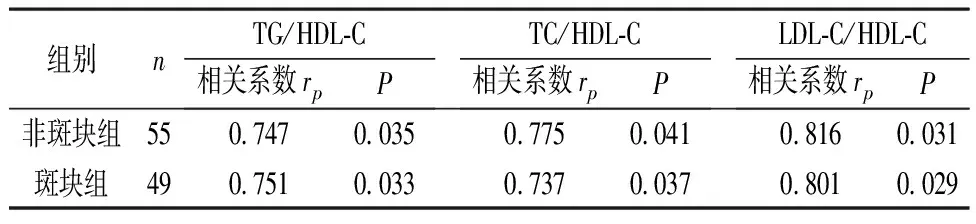
表3 脂质比值与T2DM形成CAS的相关性
2.4 脂质比值对CAS形成的预测价值 ROC曲线显示TG/HDL-C、TC/HDL-C、LDL-C/HDL-C及联合检测均位于参考线上方,单一脂质比值及联合检测的ROC曲线下面积(AUC)均高于0.8,见图1;多因素 Logistic回归分析模型分析得出脂质比值与T2DM形成CAS之间显著相关(P<0.05),见表4。
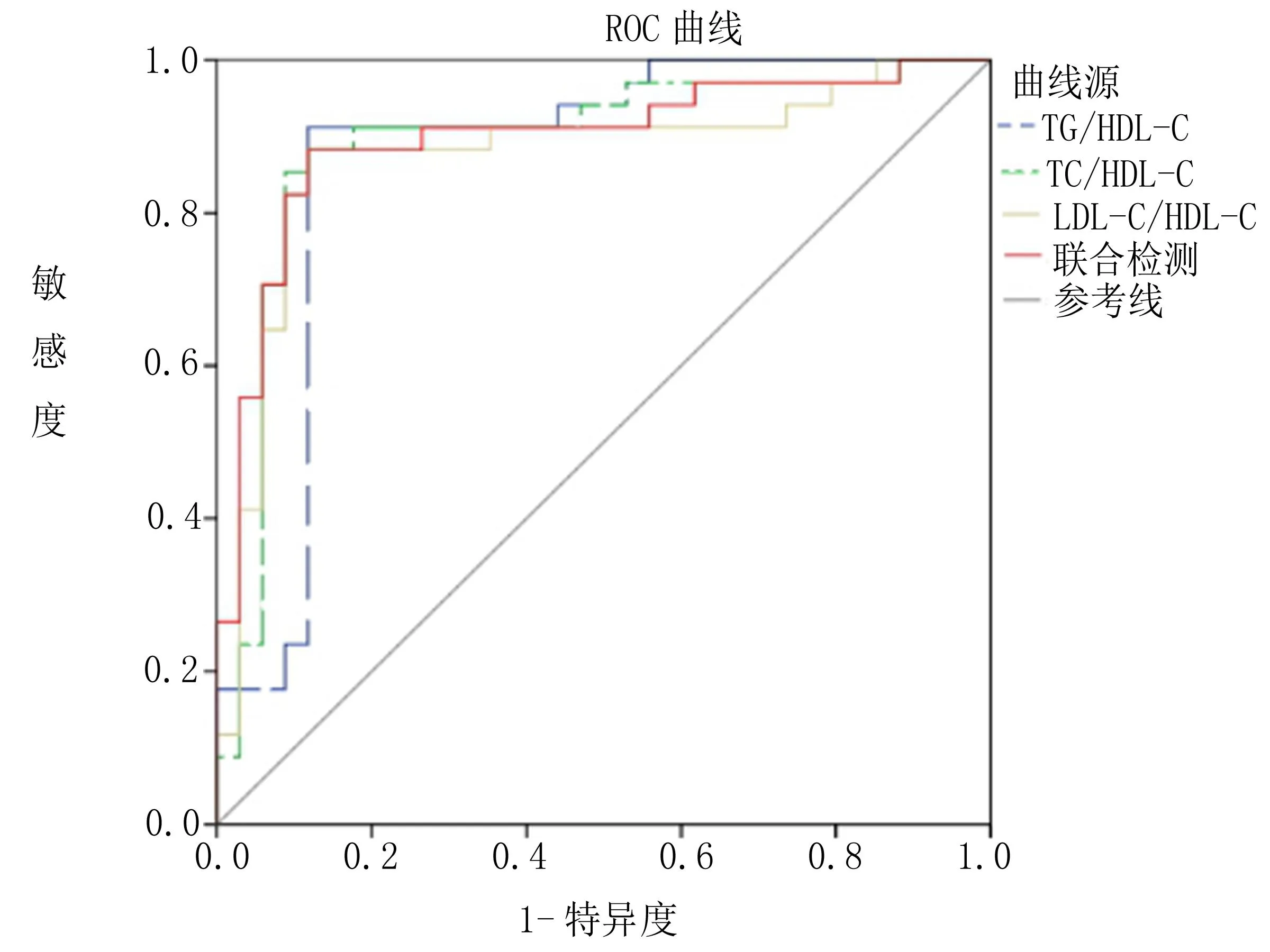
图1 脂质比值在T2DM形成CAS的ROC曲线
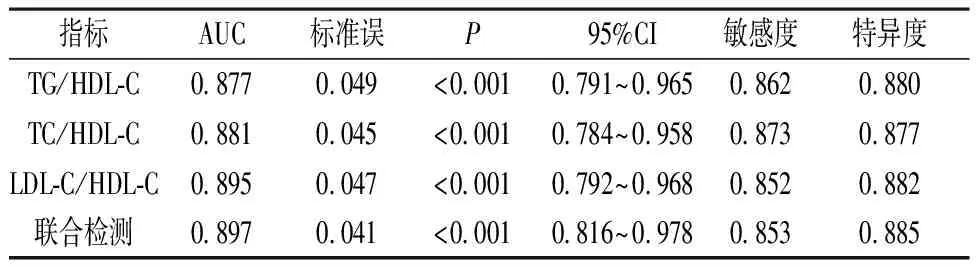
表4 脂质比值在T2DM形成CAS的Logistic回归分析
3 讨论
T2DM患者长期处于高血糖水平,其体内的代谢循环发生功能失调,表现为慢性亚临床状态,血糖不能转化为糖原储存起来而沉积于血管内膜,可使血管广泛性受损,进而引起大血管和外周血管损害,如动脉粥样硬化(Atherosclerosis,AS),大血管病变是糖尿病最常见且最严重的慢性并发症之一[7];既往研究表明,TC和LDL-C增高是动脉粥样硬化发生的危险因素,HDL-C促进动脉粥样硬化血管病变中脂质沉积的清除,具有抗氧化和抗炎作用;研究发现,脂质比值TG/HDL-C、TC/HDL-C、LDL-C/HDL-C不仅可以用于心血管事件的评估,同时与CAS斑块也存在一定的关联。CAS斑块是在AS的基础之上形成的, CAS斑块形成可以反映动脉血管粥样硬化的范围和程度,能较AS更好地预测患者发生心脑血管事件的风险[8];因此对CAS斑块的有效预见可以准确把控患者大血管粥样硬化的疾病进程,为疾病的及时防治提供依据。
上述研究中,TC/HDL-C、LDL-C/HDL-C与CAS斑块的发生存在关联,当脂质比值升高时,T2DM患者CAS斑块形成的概率增加,提示脂质比值水平升高与T2DM患者形成CAS斑块的发病风险存在正向关联,斑块组的脂质比值显著高于非斑块组,在临床实践中可作为一种简单的工具快速识别有CAS风险的T2DM患者及早进行预防干预。
综上所述,脂质比值不仅可以作为一种临床标记物,而且可代替复杂的测量标准成为一种简易的T2DM患者形成CAS斑块的筛查指标;但本研究纳入的样本量较少,且患者的年龄跨度较大,以及个体差异等影响,以上脂质比值在不同性别、年龄和种族中可能有所不同。因此尚需进一步的研究,探索脂质比值与中国2型糖尿病人群CAS发病的关联和诊断效果,为早期识别及预防CAS斑块提供理论依据及形成具有临床诊疗价值的标准。
